Диабетическая ангиопатия – поражение всех типов сосудов в организме, что возникает в связи с повышенным уровнем глюкозы в крови. Это одно из наиболее распространенных осложнений «сладкого недуга». Артерии и капилляры относятся к органам-мишеням, которые практически всегда страдают при наличии стойкой гипергликемии.
Конечно, патологический процесс не развивается моментально. В большинстве случаев первые признаки проблемы с кровеносным руслом возникают спустя 10-15 лет заболевания. Тем не менее, необходимо вовремя диагностировать данное проявление заболевания и соответственно его лечить.
Типы ангиопатий
Нужно понимать, что артерии и вены пронизывают все человеческое тело. Поэтому, если у пациента сахарный диабет, то риск возникновения проблем с сосудами резко возрастает.
диабетическая ангиопатия имеет несколько типов
Выделяют две главные формы патологии:
- Микроангиопатия. Поражаются в основном капилляры. Наиболее распространенные варианты патологии:
- Ретинопатия – характеризуется формированием дефектов на глазном дне. Подобная ситуация может стать причиной слепоты больного;
- Нефропатия. Мишенью служат артериолы клубочка нефрона. Как результат, прогрессирует почечная недостаточность;
- Макроангиопатия. Молекулы глюкозы атакуют внутреннюю оболочку магистральных артерий. Клинические формы:
- Диабетическая ангиопатия нижних конечностей. Она составляет примерно 70% от всей патологии кровеносных путей;
- Поражение коронарных сосудов. Частая причина развития инфаркта миокарда.
Почему возникает проблема у диабетиков?
Главной причиной, по которой наступает разрушение стенок артерий, остается гипергликемия. Молекулы глюкозы постоянно химически и механически раздражают интиму (внутреннюю оболочку), что ведет к ее склерозированию или, наоборот, истончению. В любом случае формируется морфологический дефект, что мешает нормальному кровообращению. Создаются условия для тромбоза.
Результатом становится кислородное голодание мягких тканей и прогрессирование клинической симптоматики. Диабетическая ангиопатия сосудов наиболее часто развивается на ногах и в сердце из-за постоянно высокой механической нагрузки на эти части тела. Поэтому патология прогрессирует здесь намного быстрее.
Как проявляется ангиопатия?
Проблема возникает не за один день. В большинстве случаев нужно не меньше 10-15 лет для формирования клинически выраженного поражения артерий и вен. На начальных этапах пациент может даже не догадываться о наличии каких-то изменений в его сосудах.
диабетическая ангиопатия имеет ряд симптомов
На данный момент врачи пользуются классификацией, которая основана на проявлениях патологии и выделяют 6 степеней выраженности микроангиопатии.
Она включает основные симптомы и выглядит следующим образом:
- Полное отсутствие каких-либо жалоб. Изменения в интиме можно обнаружить только с помощью специальных инструментальных методов обследования;
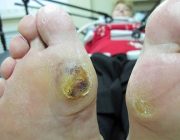
- Меняется цвет кожи. Она становится бледной, холодной. Могут появляться поверхностные язвы, что не болят;
- Дефект мягких тканей прогрессирует. Пациент отмечает неприятные ощущения в зоне поражения;
- На границах язв возникают зоны некроза. В процесс дополнительно втягиваются кости и мышцы;
- Некроз охватывает целые пальцы и распространяется за пределы видимых дефектов;
- Отмирает практически вся стопа. В данной стадии оперативное вмешательство (ампутация) остается единственным способом предотвращения прогрессирования патологии.
Дополнительными симптомами являются:
- Чувство онемения или «ползанье мурашек» по коже;
- Ноги быстро мерзнут даже в тепле;
- Синдром перемежающей хромоты – пациент после прохождения определенной дистанции должен остановиться и передохнуть из-за возникающей боли в нижних конечностях.
Что делать и как лечить?
Для своевременной диагностики заболевания, больной должен регулярно обследоваться у эндокринолога, хирурга и невропатолога. Данные специалисты устанавливают степень развития проблемы и назначают комплексную терапию.
лечение диабетической ангиопатии должно проводиться врачом
Главные анализы и тесты для верификации диагноза:
- Анализ крови на глюкозу;
- Измерение количества гликированного гемоглобина;
- Определение изменений тактильной, болевой, температурной чувствительности;
- Оценка состояния кожных покровов;
- Пальпация пульсации сосудов.
Лечение диабетической ангиопатии нижних конечностей базируется на следующих аспектах:
- Нормализация гликемии;
- Препараты, что предотвращают прогрессирование атеросклероза – статины (Аторвастатин, Розувастатин);
- Аскорбиновая кислота и Токоферол (вит. C и E);
- Метаболическая терапия. Применение Тиатриазолина, Милдроната и других;
- Разжижающие кровь лекарства: Клопидогрель, Аспирин, Гепарин, Варфарин;
- Ангиопротекторы – вит. C, Дицинон, Пармидин;
- Использование противовоспалительных и антибактериальных средств по необходимости;
- Хирургическое вмешательство при отсутствии положительного результата после проведенной медикаментозной терапии.
Тем не менее, лучшим способом лечения недуга является его профилактика. Для этого стоит постоянно контролировать уровень сахара в крови и регулярно обследоваться у эндокринолога. Терапия проблемы с сосудами должна проводиться только под тщательным контролем врача. Самолечение грозит развитием осложнений.